Терапия боли
Хронический болевой синдром - это широко распространенная проблема. По данным немецкой статистики, тяжелыми хроническими болевыми синдромами страдают примерно 8 млн. человек в Германии. Часто причина боли неизвестна. Хронический болевой синдром часто возникает после операции на позвоночнике и при невралгии тройничного нерва (сильные боли в лице в области иннервации „тройничного нерва ).
Для оптимизации лечения боли мы тесно сотрудничаем с центром боли. Проводится консервативное лечения боли и все возможные оперативные процедуры::
1. Нейростимуляция
- Эпидуральная стимуляция спинного мозга (Spinal Cord Stimulation = SCS)
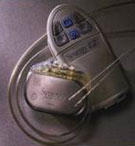
- Периферическая стимуляция нервов (Peripheral Nerve Stimulation = PNS) Операция, которая проводится с 70-ых годов для лечения хронических болей. Операция проводится, в большинстве случаев, амбулаторно. Нейростимулятор состоит из 2 компонентов: генератор импульсов и микроэлектроды. Генератор производит слабые электрические импульсы, которые через микроэлектроды воздействуют на нервные пути спинного мозга (SCS) или непосредственно на периферический нерв (PNS). Вследствие этого блокируются патологические болевые импульсы к головному мозгу, боли значительно уменьшаются. Нейростимулятор устанавливается под кожей и соединяется кабелем с микроэлектродами.
Рис. 1:
Вид нейростимулятора Medtronic (картинки опубликованы с разрешения фирмы Medtronic).
Имплантация происходит в 2 этапа:
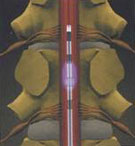
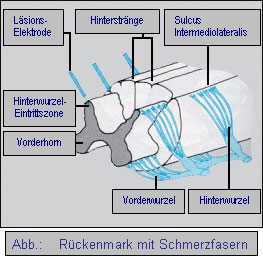
1 этап. Микроэлектрод под местным обезболиванием вводится на твердую оболочку спинного мозга (рис.B) (SCS) в области поврежденного сегмента. Положение электрода корректируется так, чтобы вся область спинного мозга вызывающая боль была в области стимуляции. При этом пациент чувствует, как правило, в месте локализации боли приятное тепло.
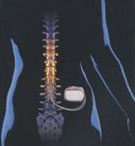
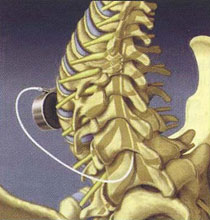
2 этап. Имплантация нейростимулятора под кожей проводится после тестовой стимуляции при помощи внешнего устройства. С помощью соединительного кабеля присоединяется микроэлектрод (A) и нейростимулятор (A). Пациент может включать и выключать устройство самостоятельно с помощью радиоустройства, а также регулировать силу импульса и приспосабливаться таким образом к болям.
При следующих заболеваниях нейростимуляция может применяться:
Нейростимуляция при периферических заболеваниях кровеносных сосудов:
- Периферические артериальные заболевания, pAVK (без эффекта при консервативном лечении, длительные боли в ногах, вызванные сужением артерий, которые не поддаются медикаментозному или оперативному лечению на сосудах).
- Болезнь Рейно (болезненное сужение сосудов в верхних и нижних конечностях) Преимущества у пациентов, которые дают положительный ответ на тестовую стимуляцию:
- Улучшение заживления ран
- Улучшение трофики тканей
- Уменьшение ишемических болей
- Улучшение сохранности конечностей
Нейростимуляция при хронических нейропатических болях
- Хронический болевой синдром после операций при межпозвонковых грыжах позвоночника (синдром оперированного позвоночника)
- Хронические боли в руке и ноге при нарушениях периферических нервов (тип CRPS болезнь Зудек, тип CRPS II)
- После ампутаций конечностей (фантомные боли)
- Хроническая боль после многократных операций при грыжах.
- Хронические, в большинстве случаев односторонние боли конечностей и грудной клетки после опоясывающего герпеса.
- Хронические, в большинстве случаев левосторонние боли в грудной клетке после операций на грудной полости через грудину(постстернотомический синдром)
- Хроническая боль футболистов: доброкачественное объемное образование конечных ветвей нервов подошвенной поверхности стопы (фармакорезистентная невралгия Мортона).
Нейростимуляция при стенокардии без эффекта от консервативной терапии
- Консервативно не купируемые боли в грудной клетке при сужении коронарных сосудов или при выраженных побочных эффектах консервативной терапии.
2. Медикаментозные помпы.
Непрерывную подачу медикаментов можно осуществить с помощью помпы с препаратом при хронических болях или выраженной спастике (повышенный мышечный тонус), которые встречаются у пациентов после поперечного повреждения спинного мозга или у пациентов с рассеянным склерозом.
Тонкий катетер устанавливается в область повреждения спинного мозга или в область патологической импульсации боли спинного мозга, который соединяется с помпой. Медикаментозная помпа с помощью электронного насоса (С) дозировано подает препарат через катетер к области спинного мозга (D). Преимущество при этом состоит в том, что требуется небольшое количество препарата для достижения обезболивающего эффекта. Таким образом, побочное действие препарата уменьшается.
Рис. 2. Вид баклофеновой помпы (картинки опубликованы с разрешения фирмы Medtronic).
3. DREZ операция (точечная коагуляция места dorsal root entry zone = зона входа задних корешков спинного мозга)
Сегодня эта операция очень редко применяется. Преимущественно проводится пациентам с хроническими болями в спине, без эффекта от медикаментозной терапии, при повреждении плечевого сплетения или опухолях. Операция проводится под общим наркозом. Проводится электрическая точечная коагуляция в зоне входа задних корешков спинного мозга, что прерывает патологическую импульсацию боли.
4. PRT (паллиативная терапия), дискография при хронических болевых синдромах в позвоночнике и корешковых болях
По данным компьютерной томографии или рентгенологическим контролем вводятся препараты в область корешка, суставных отростков позвонков и межреберным нервам, вызывающих болевой синдром, при этом болевой синдром уменьшается. При дискографии под рентгенологическим контролем контрастное вещество вводится в межпозвонковый диск. Это проводится исключительно для диагностических целей для определения тактики последующего лечения.